Размещаем правильные ответы.
Вопрос №1.
Можно ли по представленной ЭКГ сделать заключение о наличии у пациентки гипертрофии левого желудочка (ГЛЖ)?
Варианты ответов:
- Да, имеются прямые признаки ГЛЖ;
- Да, имеются косвенные признаки ГЛЖ;
- Нет, ЭКГ-признаков ГЛЖ нет.
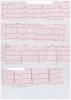
В настоящее время критерии ГЛЖ не стандартизованы. Косвенными признаками ГЛЖ принято считать горизонтальное положение электрической оси QRS или отклонение электрической оси влево до 30⁰, а также смещение переходной зоны вправо, в отведение V2 (V2-V3) (Нифонтов Е.М., Рудакова Т.Л., и др. Клинический анализ электрокардиограммы. СПб.: СПбГМУ им. акад. И. П. Павлова, 2007. — 83 c.). В данном случае эти изменения не зарегистрированы.
Серди прямых признаков ГЛЖ принято выделять три группы критериев. Первая - вольтажные, т.е. связанные с увеличением амплитуды комплекса QRS. Высокий зубец R в отведениях I, aVL, V4-V6, при этом Rv5>Rv4 или Rv6>Rv5; и/или глубокий зубец S в III, aVF, V1-V2. Достоверными эти изменения считаются, если RI>22 мм, SIII+RI>25 мм, RaVL>11-13 мм, RV5(V6)>25 мм, сумма RV5(V6)+SV1>35(38) мм, RaVL+Sv3>28 мм. Вторая группа критериев - изменения процессов реполяризации, то есть смещение сегмента ST в сторону, противоположную QRS. Наиболее характерным является депрессия сегмента ST, чаще косонисходящая, с переходом асимметричный отрицательный (иногда – двухфазный) зубец Т. Как правило, эти изменения наблюдаются в тех же отведениях, что и высокоамплитудные зубцы R - I, aVL, V4-V6, и могут сопровождаться дискордантными изменениями в виде «вогнутого» подъема сегмента ST в отведениях III, aVF, V1-V2. Третья группа – замедление деполяризации, признаком чего является увеличение времени внутреннего отклонения (расстояние от начала Q до перпендикуляра, опущенного из вершины R(R’) в отведении V5 или V6 более 0.055 сек. (Нифонтов Е.М., Рудакова Т.Л., и др. Клинический анализ электрокардиограммы. СПб.: СПбГМУ им. акад. И. П. Павлова, 2007. - 83 c.). При анализе данной ЭКГ выявляются только признаки второй группы – изменения процессов реполяризации. В таком случае представляется возможным использовать комбинированные критерии. Наибольшей диагностической значимостью среди них обладает балльная система Romilt D., Estes E. В данном случае набирается 5 баллов: вектор сегмента ST противоположен вектору комплекса QRS без приема дигиталиса (3 балла), выявляются признаки гипертрофии левого предсердия (1 балл), продолжительность комплекса QRS в стандартных отведениях более 0,09 сек. (1 балл), что позволяет сделать вывод об определенной ГЛЖ.
Выраженность амплитудных признаков, таких как индекс Соколова-Лайона, Корнелльский индекс и Корнелльское произведение в значительной степени зависят от таких факторов как возраст, пол и раса пациента. Так, у женщины с избыточной массой тела можно предполагать недостаточную выраженность этих изменений из-за увеличения подкожного и эпикардиального жировых слоев и ротации сердца.
Правильный ответ - №1.
Вопрос №2.
Какой план дальнейшего инструментального обследования данной пациентки Вы считаете обязательным?
Варианты ответов:
- Суточное мониторирование ЭКГ;
- 48-часовое мониторирование ЭКГ;
- 7-суточное мониторирование ЭКГ, проба с физической нагрузкой;
- ЭКГ-контроль в динамике, 7-суточное мониторирование ЭКГ, проба с физической нагрузкой, МРТ сердца;
- ЭКГ-контроль в динамике, 7-суточное мониторирование ЭКГ, проба с физической нагрузкой, эндокардиальное ЭФИ.
Согласно действующим рекомендациям ESC, к обязательным исследованиям (I класс показаний) во всех группах больных с ГКМП относится 48-часовое мониторирование ЭКГ для выявления желудочковых нарушений ритма сердца. МРТ сердца рекомендовано для подтверждения диагноза ГКМП у пациентов с недостаточной визуализацией при эхокардиографии. Проба с физической нагрузкой рекомендуется пациентам с тяжелой сердечной недостаточностью для определения показаний и оценки противопоказаний к трансплантации сердца или механической поддержке. Эндокардиальное электрофизиологические исследование рекомендуется у пациентов с документированными рецидивирующими суправентрикулярными тахикардиями (трепетание предсердий, фибрилляция предсердий, атриовентрикулярной узловой реципрокной тахикардии, тахикардия при синдроме WPW) и у пациентов с признаками перевозбуждения желудочков для идентификации и абляции субстрата тахикардии.
Правильный ответ - №2.
Вопрос №3.
Какой вариант медикаментозного лечения Вы считаете целесообразным у данной пациентки?
Варианты ответов:
- Бета-блокатор + петлевой или тиазидный диуретик;
- Бета-блокатор + ингибитор АПФ (или сартан при непереносимости);
- Бета-блокатор + амиодарон;
У данной пациентки есть клинические и инструментальные признаки сердечной недостаточности с сохраненной систолической функцией ЛЖ. В отсутствие данных за обструкцию выносящего тракта левого желудочка должно обсуждаться лечение с использованием бета-адреноблокатора (либо недигидропиридиновых кальциевых антагонистов) в комбинации с малыми дозами петлевых или тиазидных диуретиков (IIa,C). Добавление ингибитора АПФ (или антагониста рецепторов к ангиотензину II) следует рассмотреть при снижении систолической функции (ФВ ЛЖ<50%). Назначение амиодарона не приводит к улучшению выживаемости пациентов с ГКМП и может быть оправдано только при наличии других показаний - например, фибрилляции предсердий.
Правильный ответ - №1.
Вопрос №4.
В каком случае следует обсуждать с пациенткой целесообразность имплантации кардиовертера-дефибриллятора (ИКД)?
- Данной пациентке не следует предлагать имплантацию ИКД до выявления у нее эпизода устойчивой желудочковой тахикардии или фибрилляции желудочков, сопровождавшейся нарушением гемодинамики;
- В случае регистрации у нее неустойчивой желудочковой тахикардии;
- Следует предложить имплантацию ИКД вне зависимости от выявления у нее желудочковых нарушений ритма.
Большой проблемой при лечении пациентов с ГКМП остается оценка риска внезапной сердечной смерти (ВСС). Абсолютным показанием для имплантации ИКД, согласно современным рекомендациям, остается вторичная профилактика у пациентов, перенесших ВСС, либо синкопальные состояния на фоне устойчивой желудочковой тахикардии. К сожалению, доля пациентов, выживших в таких обстоятельствах в России настолько мала, что представляется целесообразным обратить внимание на первичную профилактику. В настоящее время рекомендована к использованию шкала оценки риска внезапной смерти в течение 5 лет для пациентов с ГКМП - HCM Risk-SCD (онлайн-калькулятор http://doc2do.com/hcm/webHCM.html). Имплантация ИКД показана в случае, если риск по данной шкале не менее 6%. В особом порядке имплантация ИКД должна обсуждаться, если риск смерти не менее 4%, однако выявлены другие клинические признаки, которые имеют потенциальное прогностическое значение (например, несколько случаев внезапной смерти молодых родственников или гипотензия при физической нагрузке). У данной пациентки, в отсутствие данных о зарегистрированных желудочковых нарушениях ритма, риск по HCM Risk-SCD составляет 4,05. В случае выявления даже неустойчивой желудочковой тахикардии риск составит 9,02%. В таком случае имплантация ИКД будет показана (IIa, .
.
Правильный ответ - №2.
Вопрос №5.
Следует ли рекомендовать пациентке генетическое обследование?
Варианты ответов:
- Да;
- Нет.
У пациентки, с учетом семейного анамнеза ранней внезапной смерти, высока вероятность выявления причинной мутации. Генетическое тестирование показано пациентам с ГКМП, в том случае, если планируется провести генетический скрининг у их родственников. У пациентки имеется две дочери. В большинстве случаев ГКМП является заболеванием с аутосомно-доминантным наследованием и риском проявления в последующем поколении 50%. В этой ситуации генетическое обследование представляется целесообразным.
Правильный ответ - №1.